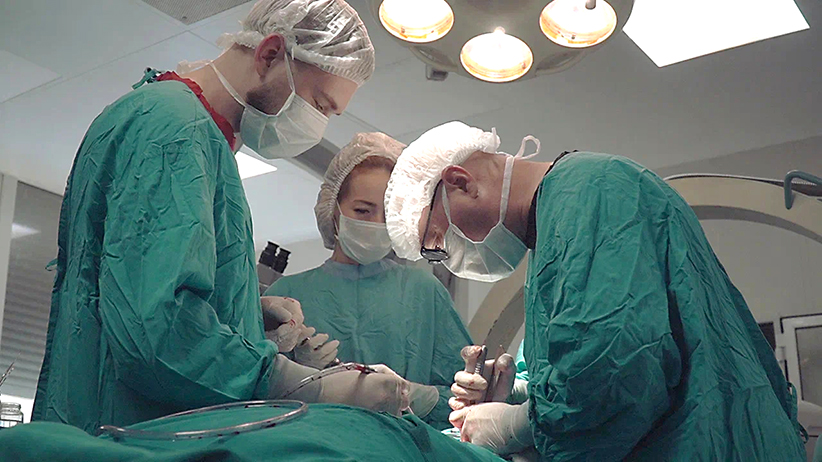
Глядя на прекрасные цветы, окружающие этот опустевший участок земли, и не скажешь, что по ним прошла мощнейшая ударная волна. Они уцелели в двадцати метрах от эпицентра взрыва, который полностью разрушил дом. Соседний частично сохранился, хотя для жизни уже не пригоден. В нём жил врач, хирург высшей категории. Он был здесь в тот роковой момент. Жилища он лишился, но при этом выжил. Более того — продолжил работать, можно сказать, как прежде. Только раньше оперировал на органах, поражённых болезнью, а теперь извлекает из ран осколки. Белгородские врачи столкнулись с новой реальностью.
— Наша жизнь изменилась после 24 февраля 2022 года. Я в своей практике никогда не мог представить, что буду оказывать помощь пациентам с тяжёлыми минно-взрывными ранениями, — признаётся анестезиолог-реаниматолог Игорь Озеров.
— Мы же как гражданские врачи не работали с этим никогда. У нас плановая медицинская помощь. Я вообще занимался одной ортопедией, — говорит травматолог-ортопед Александр Гилёв.
— Основной особенностью черепно- мозговой травмы при минно-взрывном ранении является обширность повреждения, и не только головного мозга и покровных структур, но и самого черепа и его костей. Данные травмы в травматологии и нейротравматологии являются наиболее тяжёлыми. С началом СВО их стало гораздо больше. Зачастую это гражданское население, и такие пациенты поступают практически каждый день, — рассказывает нейрохирург Сергей Карпенко.
— Сама минно-взрывная травма имеет комбинированный характер воздействия на пострадавшего человека, обусловленный как ударом взрывной волны, так и механическими (от разлетающихся осколков), а также термическими повреждениями, — поясняет врач медицины катастроф Артём Губарев.
Происходит глубокое, иногда до десятка сантиметров, разрушение тканей, когда сосуды и нервы превращаются в месиво, мышцы отслаиваются от костей и всё это сочетается с ожогом. Во многом тяжесть такого ранения в том, что впоследствии развивается обширный некроз повреждённых тканей.
— Конечность назад пришить мы не можем физически при таком ранении, потому что сосуды и мягкие ткани разрушаются полностью. Если мы видим участок повреждения 10 сантиметров, например, это не значит, что дальше в обе стороны эти ткани живы. Очень сложно контролировать отмирание тканей после этого размозжения. Поэтому военные хирурги настаивают на том, чтобы не шить раны: остановили кровотечение и смотрите, как дальше будет, обложили повязками — делайте вторичную хирургическую обработку. Если зашить, начнётся нагноение. Только когда мы видим, что ткани стабилизированы, начинаем зашивать, — объясняет Александр Гилёв. — Даже перевязать пациента с минно-взрывной травмой — очень кропотливая и тяжёлая работа, которая занимает много времени, ведь это не одна рана, а множество. Но это ещё и морально очень тяжело. Вот у нас сейчас лежит молодая женщина, ей около 30 лет: оторвана кисть, сломана голень. Помочь спасти кисть мы ей не могли — нечего было спасать…
— Часто поражается сразу несколько анатомических областей: грудная клетка, живот, конечности. Это большая кровопотеря, болевой шок, к тому же пациенты не всегда могут быть доставлены в ближайшие несколько минут, — отмечает хирург Вадим Прах.
Бывают такие случаи, особенно если обстрел произошёл где-то в отдалённых от административного центра районах, что больного принимают поэтапно. Как это происходит, рассказал Артём Губарев. Фельдшерские бригады приезжают на место обстрела, оказывают помощь. В случае если пострадавший тяжёлый, ему требуется незамедлительная интенсивная терапия, перевод на ИВЛ, подключаются реанимационные бригады экстренного реагирования, уже врачебные, определяют точку эвакуации, где будет происходить передача пострадавшего. Они оснащены кардиомониторами, которые могут измерять давление и сатурацию, а также более совершенными аппаратами искусственной вентиляции лёгких. Врачебные бригады могут устанавливать центральный венозный и внутрикостный доступ. В них включён нестезиолог-реаниматолог — тот самый врач, который первым встречает тяжёлого больного в стационаре, с той же квалификацией, отличие — в его возможностях на выезде. Например, проводить полноценное переливание крови в карете скорой не получится. Но при необходимости можно не просто обезболить, но и ввести пациента в аркоз.
Оперативная обстановка заставила врачей ознакомиться и с сортировкой пострадавших, пришедшей из военной медицины.
— В первые же дни к нам приехали врачи из военных госпиталей Москвы и Санкт-Петербурга. Они читали лекции, показывали, как проводить первичный осмотр пациентов и их сортировку, — рассказал Вадим Прах.
Медицина катастроф тоже знакома с этим понятием.
— Бывает ситуация, когда количество пострадавших значительно превышает число эвакуаторов, и нет возможности подойти к каждому. Для этого и существует сортировка.
Она имеет четыре основных цветовых маркера: красный цвет — есть серьёзные нарушения и угроза жизни (сюда же попадают беременные и дети вне зависимости от степени тяжести); жёлтый — люди, которые не могут самостоятельно перемещаться, но при этом стабильны гемодинамически, не имеют серьёзных нарушений по дыханию и кровообращению или угнетения сознания; зелёный — легкораненые, способные самостоятельно передвигаться; чёрный — люди в состоянии клинической смерти или с травмами, не совместимыми с жизнью, — поясняет Артём Губарев.
Такова суровая необходимость, ведь пока единственная бригада на месте обстрела будет реанимировать безнадёжного «чёрного», умрут истекающие кровью «красные», у которых шанс ещё есть. Сортировка продолжается и в больнице.
— За долгое время работы стационара с массовыми поступлениями мы имели дело крайне редко. Буквально с 24 февраля 2022 года пришлось с этим столкнуться. Тут важно определиться, кому, в какую очередь, где, кто и какую будет оказывать помощь. Поэтому наше приёмное отделение чётко разделено по линиям транспортировки и по зонам, куда больные заводятся, — рассказывает хирург Николай Дорофеев.
— Скорая помощь выгружает пациента на каталке, и он сразу поступает в приёмное отделение. Если его жизни что-то угрожает, его везут в противошоковый зал, если нет, но он в тяжёлом состоянии — по оранжевой линии поступает в каталочный зал, а если в более лёгком — в зелёный. 30 декабря к нам одномоментно привезли 80 гражданских пациентов с минно-взрывной травмой. Нас в институте учат лечить болезнь, а тут совсем другая ситуация: ещё 10 минут назад все эти люди были здоровы, а сейчас их жизни в критической опасности. К такому сложно подготовиться, — поделилась главный врач городской больницы № 2 Ольга Мевша.
При минно-взрывной травме пострадавший, как правило, теряет большой объём крови. Оставшийся объём не может справиться с транспортировкой кислорода к органам, и наступает шок. В противошоковом зале анестезиологи- реаниматологи совместно с хирургами и травматологами оценивают тяжесть состояния пострадавшего и превалирующую травму. Дальше идёт борьба с кровопотерей, стабилизация давления и дыхания, и уже примерно через полчаса пациент поступает в операционную.
— Минно-взрывная травма — это множественные повреждения, которые требуют работы мультидисциплинарной бригады, состоящей из сосудистого хирурга, нейрохирурга, травматолога- ортопеда. Если кость можно стабилизировать, то повреждение сосудов и нервов — это очень серьёзные последствия. Что же касается мягких тканей, то тут всё очень непредсказуемо — даже самое незначительное внешне повреждение может оказаться катастрофическим, — отмечает Александр Гилёв.
— Порой невозможно понять, как прошёл осколок или иное инородное тело. Если ранее мы сталкивались, например, с ножевым ранением, то раневой канал могли проследить и понимать, где он может заканчиваться, а при минно-взрывной травме это очень тяжело сделать, — подтверждает Вадим Прах.
Порой осколок может не выявляться на СКТ, но вызывать серьёзное кровотечение. Врачи городской больницы № 2 вспоминают случай, когда для обнаружения крошечного кусочка металла пришлось делать операцию и полностью извлекать кишечник, чтобы подвергнуть его тщательному рентгеновскому исследованию. В спасении одного человека участвовало всё отделение.
— За время СВО наш коллектив сплотился, каждый знает, кто на что способен. По любому звонку — на работу. За оперативной обстановкой следим, как только прилёт, мне как ответственному хирургу идут звонки: «Помощь нужна?». Если да, собираются все: хирурги, травматологи, нейрохирурги. Никто не убежал, практически все остались в городе, на своих рабочих местах. У всех семьи, все боятся, но делают своё дело, — отмечает Николай Дорофеев.
А у Вадима Праха теперь есть второй день рождения. О том дне он и сейчас не может вспоминать без дрожи в голосе.
— 1 июля находились с женой дома. Благо, за четыре часа до этого отвезли детей к родителям. Прозвучала сирена, я, как всегда по инструкции, спрятался, и буквально через 5-7 секунд в наш участок и частично в дом попал снаряд. Как только отгремело, побежал искать жену. Кухни и террасы не было, в оставшейся части дома — бардак. В голове промелькнуло очень многое, в основном плохое. Затем услышал стон откуда-то с огорода и увидел её в отсутствующее окно — шевелится. Бегу к ней. Голова, руки, ноги на месте, говорить может, спрашивает, что произошло. Быстро осмотрел — вроде цела. Нашёл осколок в шее. Говорит, печёт. Осколок и правда горячий, достал, сосуды не задеты, гематомы нет, прижал, и побежал спасать остатки хозяйства — загорелось подсобное помещение, газовую трубу оторвало — надо быстрее перекрыть. Но испугался тогда очень сильно.
На вопрос, почему тогда не уехал из города, хирург отвечает:
— Да просто не могу я в такой тяжёлый период бросить своих друзей, родственников, просто обычных людей вокруг. Оставшись, я хотя бы кому-то смогу оказать помощь. Даже если это будет один человек, то у него есть как минимум родственники, которые будут счастливы, что он жив, а это уже немало. К тому же я люблю свою работу и с большим желанием и радостью иду сюда. Пусть всё, что сейчас происходит, поскорее закончится и пострадает как можно меньше ни в чём не повинных людей!
Антон НЕКРАСОВ
ФОТО АВТОРА
Смотрите фильм «Минно-взрывные травмы и гражданские врачи» (18+)